Que nous réserve le futur!
Beaucoup d'entre nous aimerions connaître le futur, certains utilisent la voyance, d'autres les prophètes comme Nostradamus, ou d'autres moyens qui laissent beaucoup de doutes.
J'ai créé une série sur 14 recherches spécifiques à notre existence, ses recherches sont effectuées à partir des progrès scientifiques et technologiques. Par la lecture de cette série, vous découvrirez notre monde du futur, tel qu'il sera, dans un avenir souvent pas si lointain! Alors bonne lecture à vous.
Les articles de cette page:
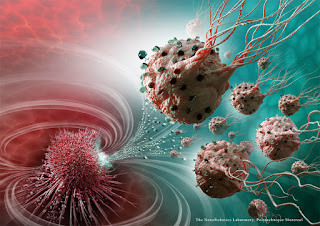
- Une armée de nanorobots cible avec précision des tumeurs cancéreuses.
- Bactérie avec boussole.
- Dans quelques années, on saura réparer ou remplacer presque tous les organes.
- Les biomatériaux et l'ingénierie tissulaire au secours du corps humain.
- L'impression 3D au service de la médecine!
- L'avenir de la bio-impression et les problèmes éthiques.
Voir L'apocalypse révélée par le sablier, le livre que j'ai écris suite aux recherches faites et décrites dans ce blog.
Des nanorobots pour administrer des
médicaments anticancéreux!
Une armée de nanorobots cible avec précision des tumeurs cancéreuses
L’administration de médicaments
anticancéreux redéfinie.
Des chercheurs de Polytechnique
Montréal, de l’Université de Montréal et de l’Université McGill viennent de
faire une percée spectaculaire dans la recherche sur le cancer. Ils ont mis au
point de nouveaux agents nanorobotiques capables de naviguer à travers le
système sanguin pour administrer avec précision un médicament en visant
spécifiquement les cellules actives des tumeurs cancéreuses. Cette façon
d’injecter des médicaments assure un ciblage optimal de la tumeur et évite de
compromettre l’intégrité des organes et des tissus sains environnants. Grâce à
cette nouvelle approche, la dose de médicament, hautement toxique pour
l’organisme humain, pourrait être largement réduite.
Cette avancée scientifique vient d’être
publiée dans le prestigieux journal Nature Nanotechnology sous
le titre «Magneto-aerotactic bacteria deliver drug-containing nanoliposomes
to tumour hypoxic regions». L’article fait état des résultats de
recherches effectuées sur des souris chez lesquelles on a administré, avec
succès, des agents nanorobotiques dans des tumeurs colorectales.
« Cette armée d’agents
nanorobotiques était en fait constituée de plus de 100 millions de bactéries
flagellées – donc autopropulsées – et chargées de médicaments qui se
déplaçaient en empruntant le chemin le plus direct entre le point d’injection
du médicament et la zone du corps à traiter », explique le professeur
Sylvain Martel, titulaire de la Chaire de recherche du Canada en nanorobotique
médicale et directeur du Laboratoire de nanorobotique de Polytechnique
Montréal, qui dirige les travaux de l’équipe de chercheurs. « La force de
propulsion du médicament a été suffisante pour parcourir efficacement le trajet
et pénétrer profondément dans les tumeurs. »
Lorsqu’ils parviennent à l’intérieur
d’une tumeur, les agents nanorobotiques peuvent, de manière entièrement
autonome, détecter les zones tumorales appauvries en oxygène (dites
« hypoxiques »), et y livrer le médicament. Cette hypoxie est causée
par l’importante consommation d’oxygène engendrée par la prolifération rapide
des cellules tumorales. Les zones hypoxiques sont reconnues comme étant
résistantes à la plupart des traitements, incluant la radiothérapie.
Accéder aux tumeurs en empruntant des
voies aussi petites qu’un globule rouge et en traversant des microenvironnements
physiologiques complexes comporte toutefois plusieurs défis. Le professeur
Martel et son équipe ont donc eu recours à la nanotechnologie pour y parvenir.
Bactérie avec boussole
Pour se déplacer, les bactéries
utilisées par l’équipe du professeur Martel comptent sur deux systèmes
naturels. Un genre de boussole, créée par la synthèse d’une chaîne de
nanoparticules magnétiques, leur permet de se déplacer dans le sens d’un champ
magnétique, alors qu’un capteur de concentration d’oxygène leur permet
d’atteindre et de demeurer dans les zones actives de la tumeur. En exploitant
ces deux systèmes de transport et en exposant les bactéries à un champ
magnétique contrôlé par ordinateur, les chercheurs ont démontré que ces
bactéries pouvaient imiter parfaitement les nanorobots artificiels du futur,
imaginés pour ce genre de missions.
« Cette utilisation novatrice des
nanotransporteurs aura un impact non seulement sur la création de concepts
d’ingénierie plus poussés et de méthodes interventionnelles inédites, mais elle
ouvre aussi tout grand la voie à la synthèse de nouveaux vecteurs de
médicaments, d’imagerie et de diagnostic, poursuit le professeur Martel. La
chimiothérapie, si toxique pour l’ensemble du corps humain, pourrait utiliser
ces nanorobots naturels pour amener le médicament directement à la zone ciblée,
ce qui permettrait d’éliminer les désagréables effets secondaires tout en
augmentant l’efficacité thérapeutique. »
Encore 10 ans de recherche avant une
mise sur le marché.
La fin de la chirurgie invasive, des
radiothérapies aveugles et des cures de médicaments à vie ? Grâce à des robots
microscopiques qu’on enverra dans le corps, assurent les quatre équipes de
chercheurs les plus en pointe sur le sujet dans le monde : celle de l’école
polytechnique de Zurich (Suisse), des universités Drexel à Philadelphie et UC
San Diego (États-Unis), ainsi que celles, en Israël, de l’institut Technion à
Haïfa et de l’université Bar-Ilan à Tel-Aviv. Pas plus grands qu’une particule
de fil de soie, les prototypes de ces nano-engins mesurent autour de 0,02
millimètre de long et 0,005 de large.
A quoi servent-ils ? Ils peuvent être « chargés »
en médicaments qui vont se libérer selon les signes biologiques émis par le
corps. Ainsi, chez un diabétique, le nanorobot sera programmé pour libérer de
l’insuline lors d’une hausse du niveau de sucre dans le sang. Mais ils sauront
aussi détecter les chairs infectées par des tumeurs et tuer les cellules
malades en quelques secondes. Ils pourront transporter de l’oxygène à la place
de globules rouges défaillants, « manger » le cholestérol présent
dans les artères, ou surveiller l’organisme (pression artérielle, température,
flux sanguin) après une transplantation d’organe, par exemple. Après des essais
prometteurs sur les rongeurs, reste à tester ces nanorobots sur l’homme.
_________________________
Dans quelques années, on saura réparer ou remplacer presque tous les
organes : des marchés estimés à plusieurs dizaines de milliards d’euros.
- Venir à bout de l’insuffisance cardiaque, l’une des
premières causes de mortalité dans le monde : c’est l’ambition de la
start-up tricolore CorWave avec ses micropompes composées d’une membrane
ondulante reproduisant les pulsations du cœur pour y faire circuler le sang.
Le fer de lance de la « MedTech » hexagonale, auteur d’une levée de
fonds de 15,5 millions d’euros à la fin de l’année 2016, propose un implant
cardiaque totalement innovant pour réduire les effets secondaires et qui
pourrait être testé sur des patients dès 2019.
Nichée au cœur de la pépinière Cochin, au sein du vaste centre
hospitalier du même nom, CorWave peaufine sa révolution : un implant
cardiaque d’un genre nouveau qui permettrait de réduire drastiquement les
effets secondaires chez les patients souffrant d’insuffisance cardiaque. En
effet, la pépite, soigneusement couvée au sein du hub de Bpi Allemagne, propose
une véritable technologie de rupture avec les dispositifs cardiaques dits
traditionnels. De l’extérieur, rien ne différencie la pompe CorWave de ses
concurrents : une simple coque en titane. Pourtant, « au cœur » de
celle-ci se cache une véritable technologie de rupture.
Les pompes utilisées chez les patients
présentement. « Les
dispositifs utilisés jusqu’à présent s’apparentent à de véritables turbines
capables d’effectuer 8 à 10 000 tours / minute », souligne Louis de Lillers,
directeur général de CorWave.
Mais ces dispositifs fonctionnent très différemment du cœur natif. D’une
part, ils induisent des vitesses d’écoulement de 4 à 5 mètres / seconde… ce qui
est (très) largement au-dessus de la vitesse moyenne observée dans un cœur sain
qui s’élève en pic à 1,5 mètre / seconde. D’autre part, ces pompes produisent
un débit continu supprimant le pouls du patient. Or, le pouls produit par le
cœur a une importante fonction de régulation de la circulation sanguine.
Conséquence : si ces pompes sauvent la vie du patient, elles entraînent un
taux de complications très élevé. A un an : 7 patients sur 10 (selon les
chiffres du registre Intermacs) connaîtront ainsi une complication grave (dont
AVC, saignements incontrôlés) causée par la pompe.
La pompe révolutionnaire du futur.
Rester le plus fidèle possible au fonctionnement du cœur natif
Mais CorWave semble avoir trouvé la parade en s’affranchissant du
système traditionnel rotatif pour lui préférer une membrane ondulante de forme
discoïdale qui va propulser le sang de manière totalement innovante. En clair,
une pompe reproduit le mouvement ondulatoire d’une nageoire de poisson. « Ce
mode de propulsion est extrêmement efficace dans la mesure où il y peu de
déperdition d’énergie dans le fluide, donc peu de dommages », abonde Louis de
Lillers. A une nuance près : il ne s’agit plus, à l’instar du poisson, de
se mouvoir dans un liquide mais de mouvoir un liquide. En l’occurrence
permettre au cœur endommagé de pouvoir faire son travail et faire circuler le
sang. Par ailleurs, cette technologie permet de reproduire le débit pulsé du
cœur natif. « Lorsque notre directeur technique a présenté le dispositif à
l’EUMS, congrès de référence, j’ai entendu un « waouuh ! » dans l’assistance.
C’est bien la première fois que j’entends cela lors de ce congrès auquel
j’assiste depuis plusieurs années ! », sourit le CEO de CorWave.
Cousine « éloignée » de Carmat
Baptisé CorWave LVAD (pour Left Ventricular Assist Device), ce
dispositif fait véritablement office d’accompagnateur et d’auxiliaire, à la
différence d’un Carmat qui, lui, propose de retirer entièrement l’organe
déficient pour le remplacer par un cœur artificiel complet. « Or, jusqu’à 90%
des patients cardiaques souffrent « simplement » d’une insuffisance
ventriculaire gauche. Pour ces patients, le traitement de référence est
l’assistance ventriculaire, moins lourd en terme de chirurgie qu’un cœur
artificiel total. Ainsi, près de 10 000 patients ont reçu des assistances
ventriculaires en 2017 quand moins de 200 patients étaient soignés avec un cœur
artificiel. », souligne Louis de Lillers.
Un système « petit et fiable », comme le décrit le dirigeant, dont
pourrait être équipés les patients humains à l’horizon 2018-2019. Coût du
dispositif : 100 000 dollars pièce au sein d’un marché – celui de
l’assistance ventriculaire – estimé à près d’un milliard de dollars de ventes
annuelles.
A la pointe de la technologie
Mais dans l’attente du précieux sésame et des premières implantions, les
« méninges » continuent de tourner à plein régime chez CorWave, où un
dispositif plus petit pour les patients souffrant d’insuffisance moins sévère,
baptisé NovaPulse, et ne nécessitant qu’une simple incision sous la cage
thoracique et implantable à la manière d’un pacemaker, est sur rampe de
lancement. « L’opération se déroulera en une heure, en quasi ambulatoire, et
vous pourriez sortir dès le lendemain », souligne, les yeux plein d’espoir,
Louis de Lillers. Ce système est d’ailleurs lauréat du Concours mondial
d’innovation.
Un parcours d’innovation exemplaire rendu possible grâce aux partenaires
de CorWave qui, croyant mordicus dans ce projet, n’ont pas hésité « à remettre
au pot » à la fin de l’année dernière à hauteur de 15,5 millions d’euros. Outre
Bpi Allemagne, Sofinnova Partners et Seventure déjà présents lors du précédent
tour de table de 3,3 millions d’euros fin 2013, Novo Seeds, holding
d’investissement danois et Ysios Capital, fonds de capital-risque catalan, se
sont greffés à une aventure qui ne fait que commencer et qui s’annonce des plus
palpitantes.
Texte par, Samir Hamladji – Journaliste Journaliste / Chef de rubrique
Politique-Economie-Finances
_________________________
Les biomatériaux
L’ingénierie tissulaire au secours du corps humain
- Avec leurs futurs implants en biomatériaux installés
par une chirurgie mini-invasive (2 incisions de 5 mm au lieu d’une ouverture de
20 cm à ciel ouvert sur l’os aujourd’hui), les chercheurs de la société Vexim
vont permettre aux chirurgiens de réparer les fractures du dos les plus graves
avec un minimum d’impact, donc une durée d’hospitalisation et de rééducation
réduite. Cet équipement sera disponible d’ici deux ans.
Les biomatériaux
L’ingénierie tissulaire au secours du corps humain
Vaisseaux artificiels, valves cardiaques, stents (Petite prothèse tubulaire interne servant
notamment à maintenir ouvert un vaisseau en cas de sténose.), implants dentaires, prothèses
de la hanche, os ou cartilage synthétique, cœur artificiel, broches, drains,
matériaux de suture, pompes portables ou encore greffes de cellules ou de
tissus… Tous ces éléments qui permettent de réparer ou de régénérer le corps
humain ont en commun le fait d’être des biomatériaux. Synthétiques, vivants ou
hybrides, en quelques décennies ils ont gagné tous les domaines thérapeutiques.
Et aujourd’hui, la révolution de l’impression 3D appliquée à la médecine
annonce des progrès majeurs dans ce domaine, avec en particulier une baisse
drastique des coûts de fabrication.
Comprendre les biomatériaux
Un biomatériau, qu’est-ce que c’est ?
Les biomatériaux sont des matériaux, synthétiques ou vivants,
utilisables à des fins médicales pour remplacer une partie ou une fonction d’un
organe ou d’un tissu.
Ces matériaux doivent pouvoir être mis en forme, être implantables ou
injectables, dégradables ou non suivant le cas, éventuellement poreux s’ils
doivent être colonisés une fois implantés….
_________________________
l’impression 3D au service de la médecine!
- Fini les plâtres lourds, hermétiques, qui grattent et sentent mauvais
pendant des semaines ! Grâce à l’impression 3D, plusieurs sociétés
australienne, israélienne et américaine travaillent à des prototypes en
Nylon, élaborés sur mesure à partir d’un scanner du patient, beaucoup plus
légers et hygiéniques mais tout aussi efficaces que les attelles actuelles.
- Grâce à la bio-impression qui permet d’assembler couche par couche des
cellules humaines vivantes, on sait déjà fabriquer de la peau. Et
le leader planétaire de cette technologie est… français : Poietis, à
Bordeaux. « Nous serons bientôt capables de remplacer un morceau d’organe
lésé par un patch de tissus vivants, sur un rein par exemple », assure son
P-DG Bruno Brisson. Jusqu’à remplacer des organes entiers comme un cœur, alors
que la pénurie de greffes provoque douze décès par jour en Europe.
La bio-impression, futur de la médecine sur-mesure
?
La bio-impression a commencé à se développer il y a un peu plus de vingt
ans et pourrait déjà devenir le futur de la médecine
La bio-impression est l’un des développements de l’industrie 3D qui a
connu la plus importante croissance et des innovations spectaculaires ces
dernières années. Jusqu’ici, les acteurs du marché étaient principalement
regroupés aux les Etats-Unis avec des laboratoires et universités spécialisés
dans ce domaine. Ils se développent progressivement dans le reste du monde.
Aujourd’hui, nombreuses sont les personnes qui attendent de recevoir un
organe pour une greffe. La demande est très forte les chances et les chances
d’en obtenir sont plus faibles. En Allemagne, en 2014, 5 747 greffes ont été
réalisées tandis que 21 500 patients étaient en liste d’attente. Les greffes de
rein et de foie sont les plus courantes tandis que celles du cœur se sont
élevées à 471.
La bio-impression pourrait bien pallier ce problème. Elle correspond au
processus qui permet de créer des structures cellulaires grâce à une imprimante
3D particulière. Ces cellules peuvent être intégrées à un organe fonctionnel.
Comme toute technologie d’impression 3D, la bio-impression ajoute des cellules
couche par couche afin d’obtenir des modèles complexes multicellulaires.
Les débuts de la bio-impression
Le premier développement de la bio-impression date de 1988 lorsque le
Docteur Robert J. Klebe de l’Université du Texas a présenté son processus
Cytoscribing, une méthode de micro-positionnement des cellules pour créer des
tissus synthétiques en 2 ou 3D en utilisant une imprimante inkjet classique. A
la suite de ces recherches, le Professeur Anthony Atala de l’Université de Wake
Forest a créé en 2002 le premier organe grâce à la bio-impression, un rein à
échelle réduite. En 2010, le premier laboratoire spécialisé dans l’impression
3D a vu le jour : Organovo s’est rapidement positionné comme le leader de
cette industrie et selon certaines études, tout laisse à penser que ça sera
encore le cas jusqu’en 2022. Ce n’est que ces dernières années qu’il a commencé
à développer un tissu osseux et a réussi à greffer des tissus de foie.
La bio-impression n’en est qu’à ses débuts. Arriver à imprimer des
organes humains n’est pas une tâche facile ; l’un des plus gros challenges est
le coût élevé du développement et le manque de connaissances. Toutefois, de
nouvelles techniques 3D commencent à émerger pour augmenter les chances de
réussite.
Le leader français de la bio-impression, Poietis, a réussi à recréer des
cheveux en partenariat avec L’Oréal. L’entreprise utilise la technologie de
bio-impression assistée par laser qui lui permet de déposer précisément les
cellules en une géométrie particulière. En travaillant avec la marque de cosmétiques,
Poietis bénéfice de son expertise dans le domaine de la biologie capillaire.
Actuellement, le français essaye de recréer des follicules capillaires qui
pourraient être une solution efficace pour faire pousser les cheveux et une
alternative pour les hommes et femmes confrontés à des problèmes d’alopécie.
Il existe de plus en plus de développements associés à ces technologies,
de nouvelles applications ou techniques comme la création il y a quelques mois
d’un ovaire fonctionnel par l’Université de Northwest, dans l’Illinois. Des
chercheurs espagnols sont maintenant capables de développer de la peau humaine
qui peut être greffée ; Harvard travaille sur la bio-impression d’un rein ;
Aspect Biosystems sur l’impression 3D de tissus pour le genou, etc. Tout cela
est prometteur mais qu’en est-il des problèmes éthiques liés à cette avancée
médicale ?
L’avenir de la bio-impression et les problèmes éthiques
Les techniques de bio-médecine cherchent à développer la « médecine
personnalisée » où les docteurs pourraient adapter les traitements en fonction
des besoins de chaque patient. Une des principales préoccupations de
l’industrie est les coûts liés à cette personnalisation et qui pourrait y
accéder.
Un autre problème éthique est qu’il n’est aujourd’hui pas possible de
tester l’efficacité et la sécurité de ces traitements. Après l’analyse des
différentes techniques utilisées, nous savons qu’il est possible de développer
des organes fonctionnels qui peuvent remplacer les organes humains mais il
n’est pas encore possible d’évaluer si le corps du patient acceptera le nouveau
tissu et l’organe artificiel créé.
En plus de tout cela, il faut considérer les règlementations juridiques
qui doivent être créées avant que ces avancées ne soient disponibles à un
public plus large.
N’oublions pas non plus que les nouvelles technologies peuvent être
utilisées à mauvais escient, la bio-impression n’est pas une exception. Si les
technologies sont capables de créer des organes ou des tissus sur-mesure, il
faut considérer la possibilité de créer de nouvelles capacités humaines, des os
plus résistants ou des poumons oxygénés différemment.
En 2015, le marché de la bio-impression a été évalué à 100 milliards de
dollars et devrait connaître une croissance de 35,9% entre 2017 et 2022,
surpassant de loin de nombreux marchés reliés à l’impression 3D. Les acteurs
clés attendus sont toujours les pays d’Amérique du Nord – le leader étant les
Etats-Unis qui est suivi du Canada, puis l’Europe avec l’Angleterre et l’Allemagne
comme leaders. La croissance principale du marché se concentrera sur le
développement de tissus et d’organes dans un premier temps.
Avec tous ces les
progrès médicaux réalisés aujourd’hui, on peut facilement dire que dans dix
ans, on pourra probablement parler de greffes d’organes humains imprimés en 3D,
sans doute l’une des plus grandes révolutions médicales de l’Histoire.
_________________________
La semaine prochaine, la médecine du futur, la suite, deuxième partie.
P.S. Voir L'apocalypse révélée par le sablier, le livre que j'ai écris suite aux recherches faites et décrites dans ce blog.














Aucun commentaire:
Publier un commentaire